乳腺癌预后好不好,关键是这5点!还好她这么做了,才改变了结局!
很多刚确诊乳腺癌的姐妹,一听到是“癌”,就慌张失措。医生说很多专业术语,听得又不是很明白,心里难免会犯嘀咕:这病治得好吗?还能活多久?要注意些什么呢……
其实,互助君想告诉姐妹们,不要太担心,觉得乳腺癌无药可治,预后就不好了,最关键的还是要注意以下这5点。
01
乳腺癌的分子分型基于肿瘤细胞中的特定生物标志物,包括雌激素受体(ER)、孕激素受体(PR)、人类表皮生长因子受体2(HER2)及Ki-67增殖指数。
根据2025版中国抗癌协会乳腺癌诊治指南与规范(CBCS指南)和中国临床肿瘤学会(CSCO)指南,乳腺癌主要分为Luminal A、Luminal B、HER2阳性和三阴性四种类型。
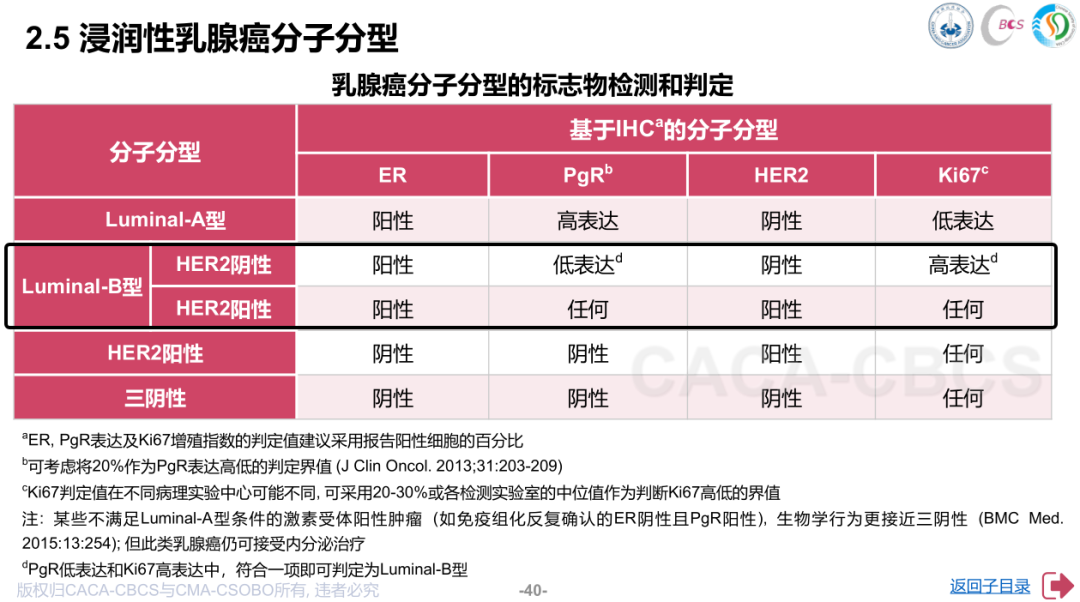
图源:参考资料[1]
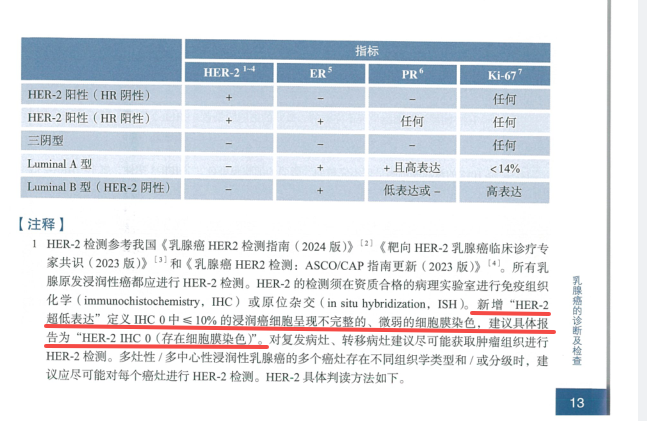
图源:参考资料[2]
两个指南在分子分型的判定总体是一致的,但在划分上稍有差别。CSCO指南将CBCS指南中Luminal B型 的HER2阳性乳腺癌单独划分出来,但二者均在今年增设了HER2低表达及超低表达的概念,将HER2表达状态进一步细分,更好地指导用药方案。相关文章推荐,《看完这篇后我才知道,原来我的HER2不只是阴性!还有这么多分型......》
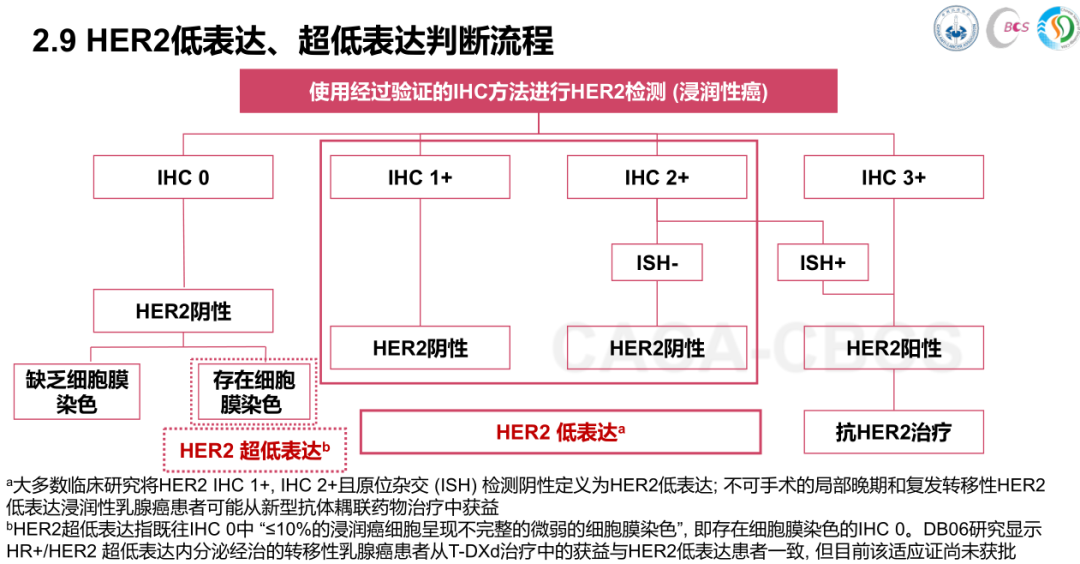
02
除了乳腺癌细胞的分子分型决定了生物学侵袭性,对预后有影响。肿瘤分期、组织学分级、Ki-67增殖和脉管癌栓等病理特征因素,也共同决定了乳腺癌复发风险及预后。

1)肿瘤分期:
分期越早,治疗效果越好,甚至可能通过手术和辅助治疗实现治愈;分期越晚,肿瘤侵犯范围广、转移风险高,预后较差。
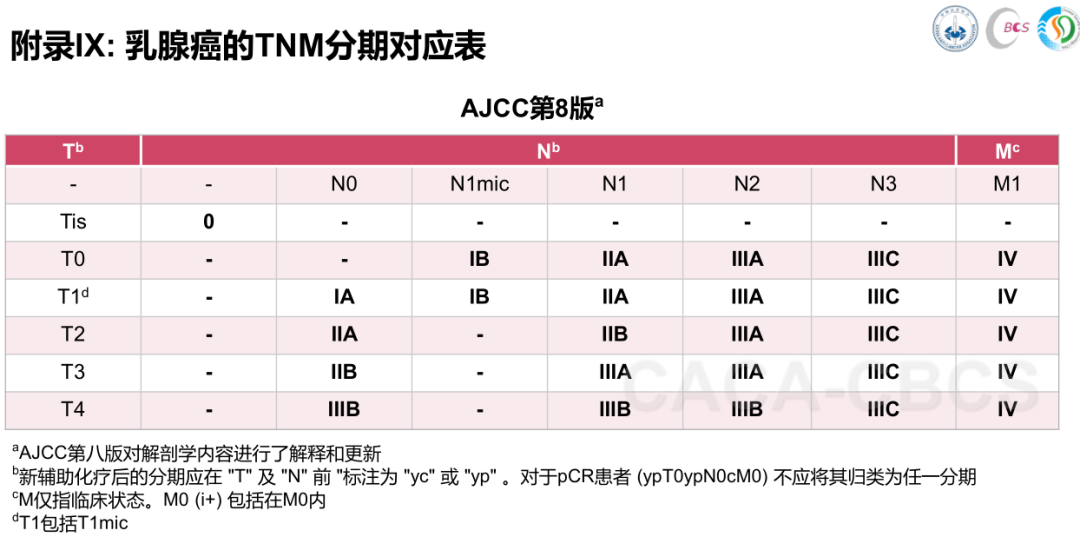
分期依据TNM系统:T(肿瘤大小)、N(淋巴结转移)、M(远处转移)。淋巴结转移越多、肿瘤越大,预后越差。
此外,对于于刚确诊的患者来说,如果术前新辅助治疗后肿瘤缩小,分期可能下降,治疗机会也随之增加。
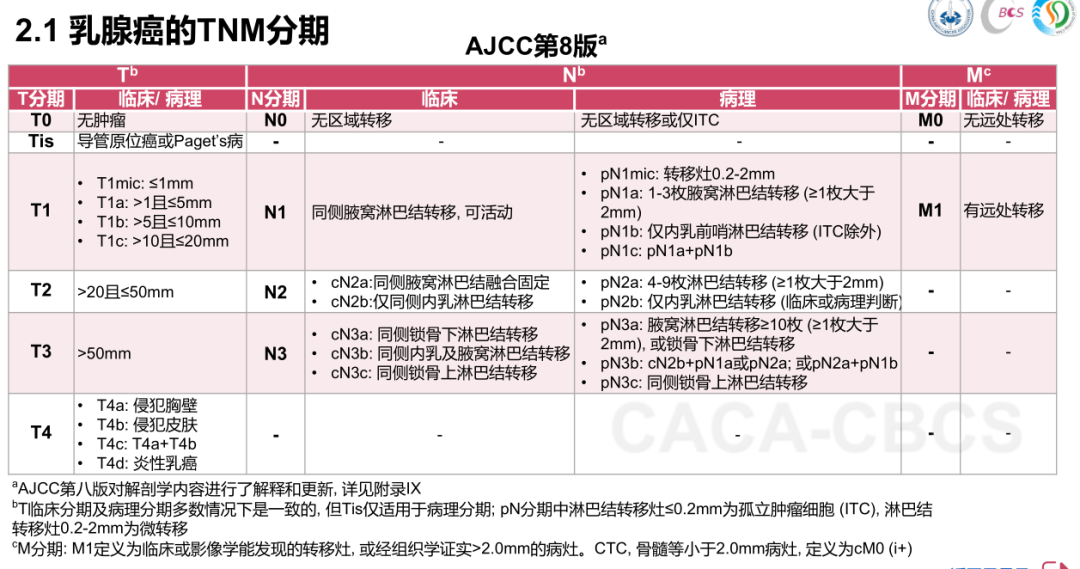
2)病理类型
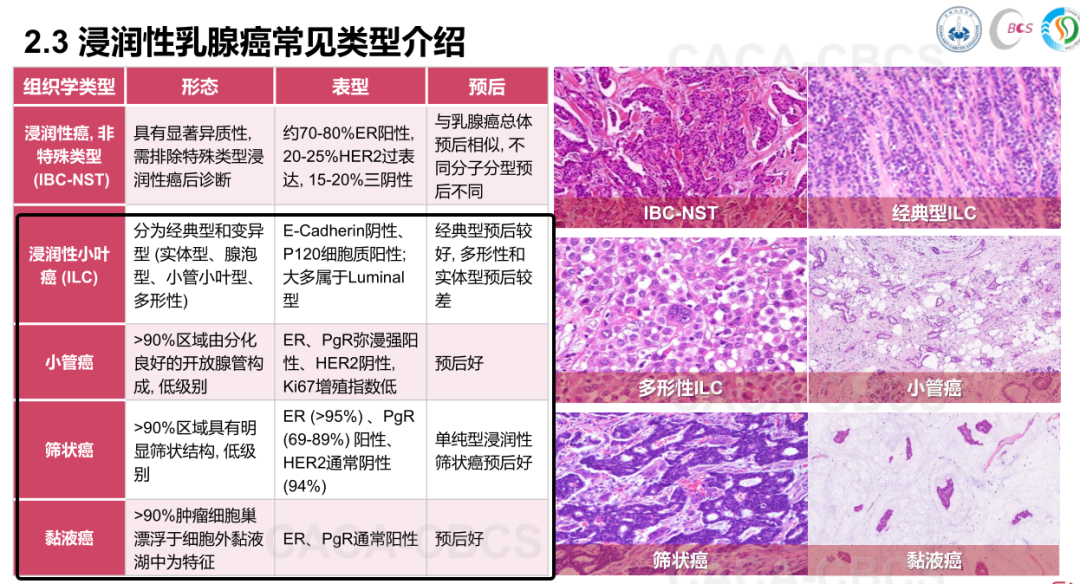
乳腺癌分为非浸润性和浸润性两大类。非浸润性癌如导管内癌、小叶原位癌,未突破基底膜,预后良好;而浸润性癌已侵犯周围组织,恶性程度更高,又分为特殊型和非特殊型,前者预后较好。相关文章推荐,《最有可能治愈的乳腺癌竟是它!治愈率超98%!但还有些人不了解,在过分焦虑……》
3)Ki-67指数
反映细胞增殖速度,数值越高,肿瘤生长快、侵袭性强。相关文章推荐,《听人说乳腺癌病理报告Ki-67越高,预后越差,心态差点崩了,幸好看了这篇文章……》
4)组织学分级
乳腺癌组织学分级依据腺管形成、细胞核异型性和核分裂象三项指标评分,分级越高,肿瘤恶性程度越强,预后越差,如总分3~5分为I级(分化好),6~7分为Ⅱ级(中等分化),8~9分为Ⅲ级(分化差)。
5)脉管癌栓和肿瘤浸润淋巴细胞(TIL)
脉管癌栓提示癌细胞可能通过血管或淋巴转移,但其存在仅表明有较高转移风险,并非绝对。肿瘤浸润淋巴细胞(TIL,是一种从肿瘤组织中分离出的对肿瘤细胞有反应的浸润免疫细胞)含量越高,表明免疫反应越强,预后越好。
03
此外,乳腺癌预后还与年龄、绝经状态、体重、生育哺乳及遗传等个人因素密切相关。
年轻患者(<35岁)常伴有HER2扩增或BRCA1/TP53突变[3],虽其肿瘤更具侵袭性,既往预后较差,但随着近年来免疫治疗及靶向药物的不断涌现,其预后及生活质量已有了极大改善。
老年患者肿瘤生长较慢、侵袭性低,而合并症多,往往更要注意多学科会诊治疗,可以减轻药物间的相互毒副作用,延长生存期。
绝经前雌激素水平高可能促进肿瘤生长,肥胖更易增加死亡风险;绝经后雌激素下降虽抑制肿瘤,但肥胖仍不利预后。
研究显示,乳腺癌患者中,绝经前女性BMI*每增加5 kg/m²,远处转移风险上升8%;绝经后女性上升5%,均与复发和死亡风险增加相关[4]。所以建议姐妹们BMI保持在18.5~23.9 kg/m²有助于改善预后。
*:又叫身体质量指数,用于评估体重是否健康。计算公式为体重(kg)除以身高(m)的平方。
生育早、多产、哺乳有助于降低发病和复发风险。而有基因突变或家族史的患者,其复发风险会更高,更要注意定期复查[5]。因此,综合评估这些个体因素对判断病情和制定个性化治疗方案具有重要意义。
04
尽管有些客观因素我们无法控制,但术后复查和治疗却是我们可以把握的关键。现代医学进步迅速,早期乳腺癌5年生存率已超90%[6],即使是晚期,规范治疗也能显著延长生存期。
根据乳腺癌分子分型,术后需进行内分泌治疗、靶向治疗或化疗等辅助治疗。例如,HER2阳性患者应用蒽环序贯紫杉类化疗联合曲妥珠单抗可降低40%的复发风险和37%的死亡风险[7-9],而擅自停药易导致耐药和复发。
此外,定期复查也很重要,包括影像学和血液检查,有助于早期发现复发或转移,及时调整治疗。结合基因检测的个体化治疗,更能精准打击癌细胞。
如这位抗癌8年的姐妹,她术后多次复发都是因为及时复查发现的,《乳腺癌术后八年脑转移,三次复发,她决定用放疗与抗癌药击退癌细胞……》
05
生活方式和心态对乳腺癌患者的预后具有重要影响。
体重管理方面,肥胖患者需要减重保持正常的BMI外,营养不良的患者则需在医生指导下加强能量摄入,有助增强身体免疫力。规律运动可增强体质、改善情绪,建议每周至少150分钟中等强度有氧运动加力量训练。
饮食上应多摄入蔬菜、水果、全谷物和优质蛋白,减少高脂、高糖及红肉制品。戒烟禁酒有助于降低复发风险。保健品应在医生指导下合理使用。
心理状态同样关键,积极乐观的心态有助于提高治疗依从性和免疫力,降低复发转移风险;而长期焦虑、抑郁等负面情绪则会削弱免疫系统,甚至促进癌细胞增殖,影响治疗效果。
收藏
回复(0)参与评论
评论列表
























