来自PD1的好消息(Mark)
第二篇:我想,只要坚持下去,就能看到更多更好的治疗方法。
“变天了!2016年10月9日下午5时,哥本哈根会议中心见证了这一历史性的时刻,近20妙的掌声,拍出了肺癌治疗史上一个重要时点:针对哨卡点的免疫治疗,赢了近100年晚期肺癌治疗的基石---化学治疗。无论从有效率、无进展生存还是总生存,赢得利落、赢得干脆、赢得对手没话说。”
这天,我国著名肺癌学家吴一龙教授在朋友圈里这样写道。
究竟是什么研究,让刚聆听完2016ESMO大会的吴教授用“变天了”三个字来形容呢?
10月9号,德国的Martin Reck教授在2016ESMO大会上公布了KEYNOTE-024这一III期临床试验结果,国际著名杂志NEJM随即同步发表,Pembrolizumab(帕姆单抗)显然已经成为PD-L1高表达进展期肺癌的一线治疗新选择。
他用这个药,挑战晚期NSCLC传统一线化疗方案
Pembrolizumab 是一种PD-1抗体,被批准用于进展期、PD-L1高表达的非小细胞肺癌(NSCLC)的二线治疗。
而Reck教授牵头的这项KEYNOTE-024试验,是首次将Pembrolizumab用于PD-L1高表达的NSCLC一线治疗对比化疗疗效的研究。
该试验共纳入来自16个国家的305位患者,均无EGFR和ALK基因突变,按1:1随机分配到Pembrolizumab组和铂类为基础的化疗组。比较二者在未经治疗过的进展期、PD-L1高表达(高表达的定义为:在肿瘤细胞中表达率超过50%)NSCLC中的有效率。
其中,化疗组中,有44%的患者出现疾病进展,并以Pembrolizumab作为二线治疗方案。
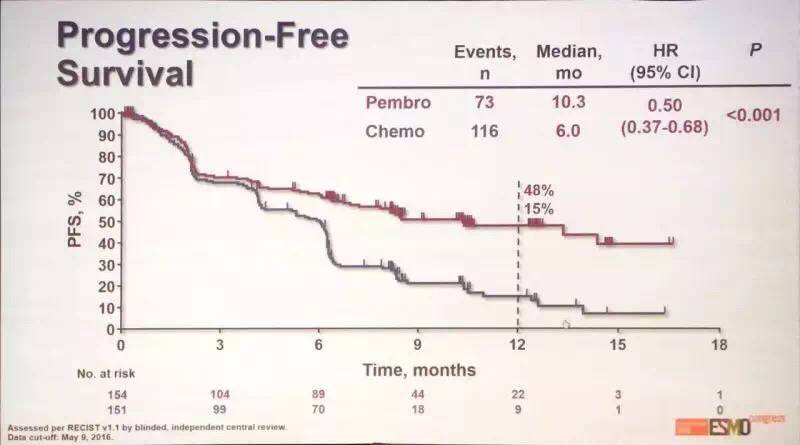
主要研究终点为无进展生存期(PFS)。结果显示,Pembrolizumab较化疗组延长了4个月的PFS。(10.3月VS 6.0月,HR=0.5)。
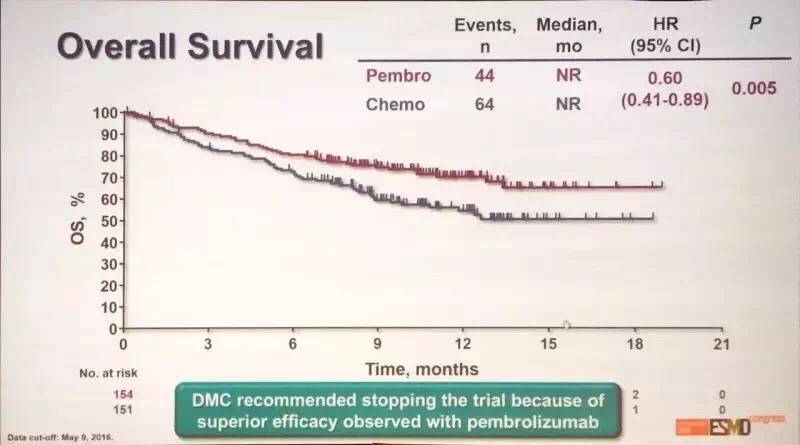
次要研究终点为总生存率(OS),Pembrolizumab组80%的患者生存期超过6个月,相比化疗组的72%显著增加。
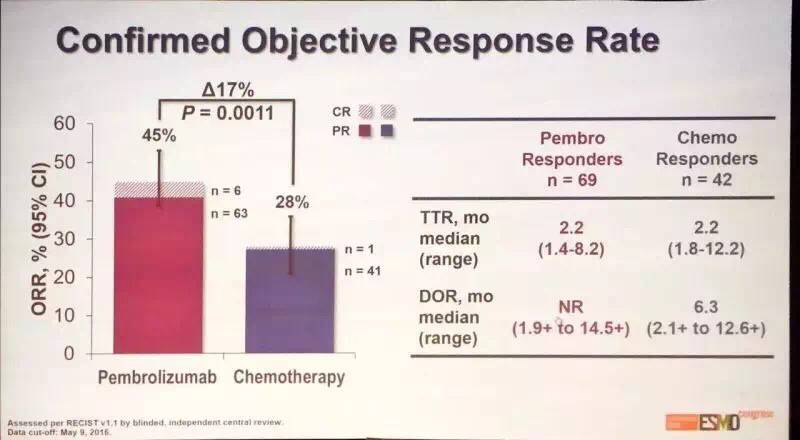
Pembrolizumab组还显示出高总响应率(45% VS 28%),较长的有效时间和更低的毒副作用。
对此,NEJM评论道:”这项研究将完全改变进展期NSCLC患者的治疗模式,所有研究结果都在指示,Pembrolizumab将会成为PD-L1阳性、未经治疗的晚期NSCLC患者的新的治疗标准。”
“PD-L1高表达者占所有进展期NSCLC的30%,也只有这部分患者才能从Pembrolizumab疗法中获益。此项研究入选患者非常严格,这或许是它能达到主要研究终点的原因。”Reck教授说。
大会评论者说:“这是取代铂类为基础的化疗作为一线治疗且大幅度提高PFS的首次尝试。下一步可以研究PD-L1低表达的患者能否从Pembrolizuma中得到优于化疗的效果。”
“这种纯,才是精准医学的精髓”
对此研究,我国的吴一龙教授在朋友圈里激动的写道:“PFS有4个月的差距,总生存降低50%的死亡风险啊!即使以ASCO肿瘤治疗价值来评价,4个月的提高已越过了ASCO设立的门槛,也就是说,这种生存的高度是具有明显的临床意义的!Pembro获得一线适应症毫无悬念了!”
为什么要用“变天”这个词?因为,总生存的提高绝非易事。
靶向治疗,疗效显著,但总生存总是徘徊在一个不相上下的水平,而KEYNOTE-024,即使在先用化疗后交叉道Pembro,仍然不如一线使用好。这样,我们才刚刚习惯的肺癌治疗格局,需要重新调整了。初始治疗的患者,需要检测驱动基因和PD-L1,于是,大概一半以上的晚期肺癌患者一线可以免于化疗了,这还不算治疗格局大变动?
“竭尽赞美之词,还是要谈一点不足。”吴教授继续写道,“KEYNOTE-024研究,对象是高度选择的人群,必须是PD-L1高表达(占30%)、没有脑转移、没有自身免疫性疾病,一句话,是很纯的一个人群,因此还是一个小众的人群。”
“但这种纯,才是精准医学的精髓啊!正确选择,高低立判,排兵布阵,也就是这个道理。”
这个好消息,明确了妈妈治疗的步骤,靶向第一步,pd1第二步。接下来就是要测PDL-1是否高表达,找到愿意注射治疗的医生研究方案,问好药源,提前做好准备。
“变天了!2016年10月9日下午5时,哥本哈根会议中心见证了这一历史性的时刻,近20妙的掌声,拍出了肺癌治疗史上一个重要时点:针对哨卡点的免疫治疗,赢了近100年晚期肺癌治疗的基石---化学治疗。无论从有效率、无进展生存还是总生存,赢得利落、赢得干脆、赢得对手没话说。”
这天,我国著名肺癌学家吴一龙教授在朋友圈里这样写道。
究竟是什么研究,让刚聆听完2016ESMO大会的吴教授用“变天了”三个字来形容呢?
10月9号,德国的Martin Reck教授在2016ESMO大会上公布了KEYNOTE-024这一III期临床试验结果,国际著名杂志NEJM随即同步发表,Pembrolizumab(帕姆单抗)显然已经成为PD-L1高表达进展期肺癌的一线治疗新选择。
他用这个药,挑战晚期NSCLC传统一线化疗方案
Pembrolizumab 是一种PD-1抗体,被批准用于进展期、PD-L1高表达的非小细胞肺癌(NSCLC)的二线治疗。
而Reck教授牵头的这项KEYNOTE-024试验,是首次将Pembrolizumab用于PD-L1高表达的NSCLC一线治疗对比化疗疗效的研究。
该试验共纳入来自16个国家的305位患者,均无EGFR和ALK基因突变,按1:1随机分配到Pembrolizumab组和铂类为基础的化疗组。比较二者在未经治疗过的进展期、PD-L1高表达(高表达的定义为:在肿瘤细胞中表达率超过50%)NSCLC中的有效率。
其中,化疗组中,有44%的患者出现疾病进展,并以Pembrolizumab作为二线治疗方案。
主要研究终点为无进展生存期(PFS)。结果显示,Pembrolizumab较化疗组延长了4个月的PFS。(10.3月VS 6.0月,HR=0.5)。
次要研究终点为总生存率(OS),Pembrolizumab组80%的患者生存期超过6个月,相比化疗组的72%显著增加。
Pembrolizumab组还显示出高总响应率(45% VS 28%),较长的有效时间和更低的毒副作用。
对此,NEJM评论道:”这项研究将完全改变进展期NSCLC患者的治疗模式,所有研究结果都在指示,Pembrolizumab将会成为PD-L1阳性、未经治疗的晚期NSCLC患者的新的治疗标准。”
“PD-L1高表达者占所有进展期NSCLC的30%,也只有这部分患者才能从Pembrolizumab疗法中获益。此项研究入选患者非常严格,这或许是它能达到主要研究终点的原因。”Reck教授说。
大会评论者说:“这是取代铂类为基础的化疗作为一线治疗且大幅度提高PFS的首次尝试。下一步可以研究PD-L1低表达的患者能否从Pembrolizuma中得到优于化疗的效果。”
“这种纯,才是精准医学的精髓”
对此研究,我国的吴一龙教授在朋友圈里激动的写道:“PFS有4个月的差距,总生存降低50%的死亡风险啊!即使以ASCO肿瘤治疗价值来评价,4个月的提高已越过了ASCO设立的门槛,也就是说,这种生存的高度是具有明显的临床意义的!Pembro获得一线适应症毫无悬念了!”
为什么要用“变天”这个词?因为,总生存的提高绝非易事。
靶向治疗,疗效显著,但总生存总是徘徊在一个不相上下的水平,而KEYNOTE-024,即使在先用化疗后交叉道Pembro,仍然不如一线使用好。这样,我们才刚刚习惯的肺癌治疗格局,需要重新调整了。初始治疗的患者,需要检测驱动基因和PD-L1,于是,大概一半以上的晚期肺癌患者一线可以免于化疗了,这还不算治疗格局大变动?
“竭尽赞美之词,还是要谈一点不足。”吴教授继续写道,“KEYNOTE-024研究,对象是高度选择的人群,必须是PD-L1高表达(占30%)、没有脑转移、没有自身免疫性疾病,一句话,是很纯的一个人群,因此还是一个小众的人群。”
“但这种纯,才是精准医学的精髓啊!正确选择,高低立判,排兵布阵,也就是这个道理。”
这个好消息,明确了妈妈治疗的步骤,靶向第一步,pd1第二步。接下来就是要测PDL-1是否高表达,找到愿意注射治疗的医生研究方案,问好药源,提前做好准备。
收藏
回复(26)举报
参与评论
评论列表
按投票顺序
可治愈了吗?
举报
2016-10-12 00:17:09 有用(2)
回复(1)
终于公开了。
举报
2016-10-12 06:26:13 有用(1)
回复(4)
化疗过 可以用pd1 吗
举报
2016-10-15 23:22:30 有用(1)
回复(0)
求助PD1能用于胰头癌吗?希望看到这样的好消息!我小爹85岁,确诊二个月左右,无转移,全身状况很好,已做射波刀六次,CA199从放疗前的600多下降至300多,能否手术待复查后评估,目前非常希望能有免疫治疗作后循保障,求助文章作者能指教!万分感激!
举报
2016-10-18 07:11:56 有用(1)
回复(1)
是以前说的K药吗?
举报
2016-10-12 06:16:31 有用(0)
回复(1)
在哪里有呢
举报
2016-10-13 11:03:34 有用(0)
回复(1)
我想知道哪里可以买到,谁能提供联系方式?
举报
2016-10-13 11:08:49 有用(0)
回复(6)
真是振奋人心的好消息,希望国内尽快普及
举报
2016-10-13 22:42:49 有用(0)
回复(0)
费用一针3万,一年80万
举报
2016-10-12 20:44:06 有用(0)
回复(2)
只可惜只能延长几个月啊,好像不够兴奋啊!
举报
2016-10-19 11:01:49 有用(0)
回复(0)
相关推荐
热点推荐
暂无数据
























