第二次手术
2023年春节刚过完,2月1日早上在全麻下第二次手术,切除右后背皮下肿物,为了能完整切除肿物,切断一段长5.3cm的肋骨。病理如下: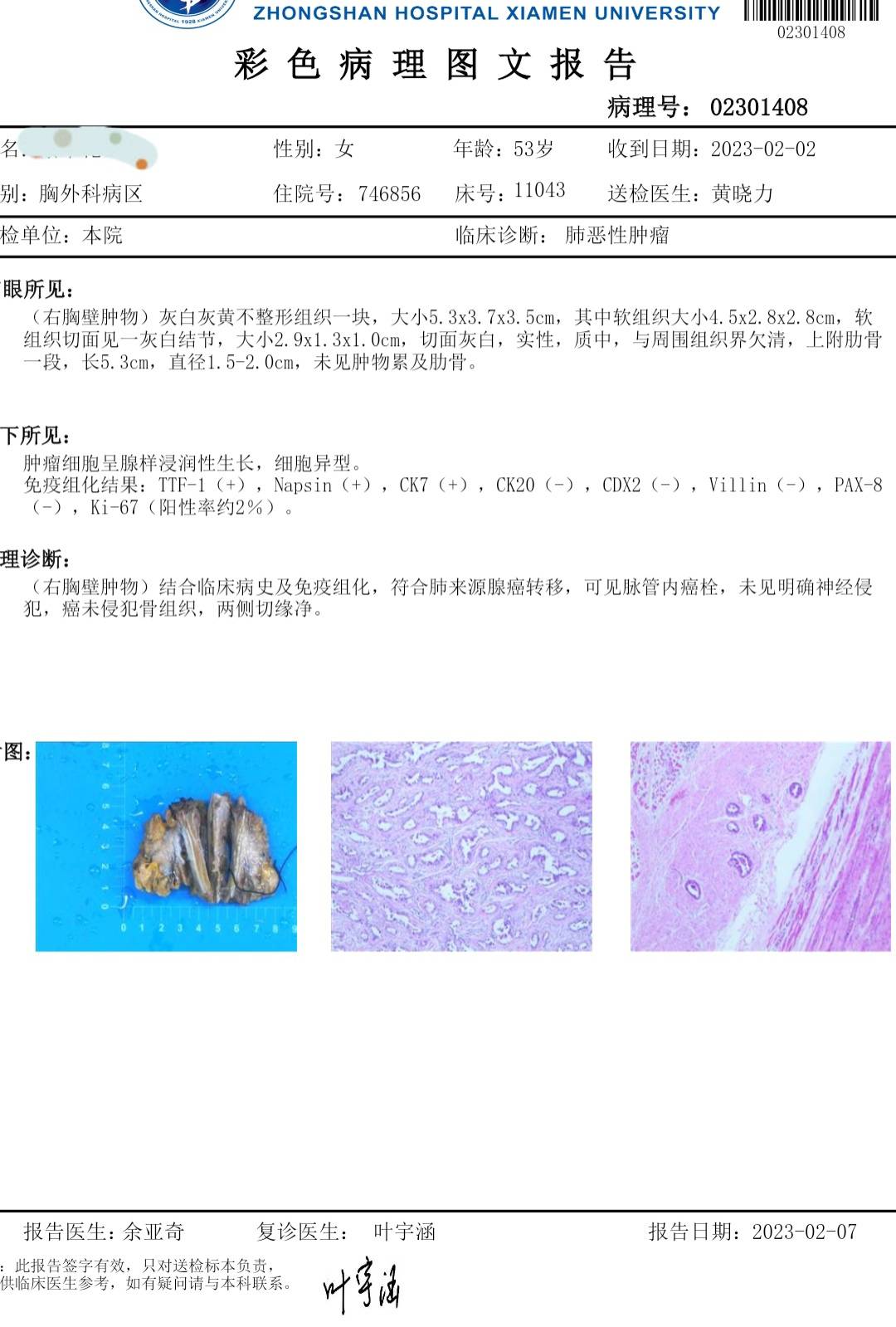
这几个月来,就医的体会,分享给大家!
一、经皮穿刺活检或恶性胸腔积液引流,有极小部分的概率导致癌细胞扩散,或引流口留下种植结节。我是一位晚期肺腺癌患者,2017年4月确诊时有大量胸腔积液,必须穿刺引流,从积液里发现癌细胞确诊的,胸腔灌注顺铂和吃靶向药后,积液消失,靶向效果不错,降期后开胸手术,术后至今已有三年半了,奥希吃了52个月,颅脑增强核磁,PET/CT,胸腹部增强CT等检查,头部,颈部,肺部,胸膜,全腹部,骨头都稳定正常,目前为止没问题。但PET/CT发现右后背胸壁,在表皮下有肿物,穿刺活检考虑腺癌转移,而这个肿物位置就在胸腔积液引流口的附近,并不是从肺内穿过胸膜来的,可能是种植结节。所以早中期肺癌患者有手术机会,不要去穿刺活检。晚期的只能穿刺活检或纤支镜或胸腔积液引流,最好找经验丰富的医生。
难怪我19年7月在华西评估可以手术时,周教授就问我有没有穿刺过?
二、关于PET/CT假阳性问题,我确诊快6年了,在22年10月26日第一次做PET/CT,因为常规的影像检查没发现问题,但彩超检查,可疑,CEA在缓慢上涨,体感上那个鼓包处疼痛,于是做个PET/CT,做完后第二天,医生就打电话来说,我右后背第9~10根肋骨处有个肿物,代谢异常,SUV值8.0,有问题,其它地方目前没发现问题。等拿到报告时,发现右肺门处术区旁异常高代谢,SUV值9.8,2R区有个0.5cm的淋巴结,也是高代谢,SUV值5.6,手术刀口及腋窝下有软组织,SUV值5.0,还有一个甲状腺结节,SUV值8.6,而这四处的SUV值都很高,但胸部增强CT却未见异常,PET医生也未提到这四处有问题。可见PET/CT可能有假阳性,但有的医院PET的SUV值没这么高。
PET/CT一般用于初诊时,是否有手术机会,判断是否有远处转移,也可以用于常规影像检查,未见异常,但敏感肿标在不断上涨。读片的医生也很关键,要不然单看SUV值,会把人吓死!
年前,把相关资料寄到成都,让黄牛去代问诊周教授,电话接通后,周教授第一句话就说,不要去做PET/CT,浪费钱又不准,第二句话就说带去的片子看不清楚,要来华西检查。
三、在病情有进展,要进行下一步治疗时,这种关键期,可以多咨询几个专家,主要还是听主治的,毕竟他对你病情很了解,主治建议化疗两次后评估,若有效,手术切除。这次右后背胸壁皮下的转移瘤,是寡转移,内科医生建议内科治疗,化疗后再放疗,而外科医生判断是寡转移,而且在表皮下,建议手术处理。
四、这次住院手术,同病房有个女的,她有磨玻璃结节,胸腔镜手术,恢复很快,术后三天就出院。想当年我开胸手术,疼痛明显,呼吸困难,胸闷气短,第一个月不能平躺睡觉,至少恢复了三个月以上。在此聊聊关于胸腔镜和开胸手术,胸腔镜手术要比传统开胸手术更好,这是因为传统开胸手术要打开胸腔,开胸手术一般用于肺部肿瘤的切除或者骨架矫正,在做开胸手术时,要在肋骨上切一个20~25cm的切口,然后用器械将肋骨撑开,使胸部内脏暴露出来,然后再做手术,开胸手术因为伤口大,术后康复时间非常长,同时术后并发症也很多,常见的并发症有大出血、感染、切口愈合慢等,这些并发症使传统开胸手术的死亡率增高。
而相对于传统的开胸手术,胸腔镜手术步骤非常简单,具体做法是,患者麻醉后,医生在患者胸腔切两个口子,这种切口一大一小,大约4~6cm,然后插入需要做手术的器材,因为胸腔镜手术的伤口比较小,所以胸腔镜手术术后的疼痛感比开胸手术要小很多,而且胸腔镜手术的并发症也要比传统开胸手术少,很多病人甚至在术后一两天内就能下床独立行走,恢复正常活动,极大地缩短了住院时间。
五、去年年底化疗两次,CEA下降了,后来因放开管控疫情高峰期,没去医院,等过完年后去手术,术前CEA和术后19天的CEA竟然不变,原以为术后CEA应该会下降,现在失望了!看来可能要化疗两次,先等基因检测结果出来再看看吧。最近一段时间,不懂是不是阳过的后遗症?咳嗽,冷风吹就咳,躺被窝里一声不咳,心里有点不安!
收藏
回复(105)参与评论
评论列表
 天之云
天之云 酷炫的啄木鸟4487
酷炫的啄木鸟4487 安静的甘蔗1260
安静的甘蔗1260 务实的足球
务实的足球 务实的足球
务实的足球 苗条的番茄9708
苗条的番茄9708 治愈🐼妈妈康复久久
治愈🐼妈妈康复久久 田丝瓜
田丝瓜 干净的羽毛球
干净的羽毛球 追寻的太阳5057
追寻的太阳5057 可忘健康
可忘健康 合合19突变1
合合19突变1























