【肺常关爱】非小细胞肺癌靶向治疗一定要做基因检测吗?
一是受制于基因检测技术,现在不能检测到较低含量的突变基因,但不等于没有; 二是由于肿瘤的异质性,在活检取样时,恰好这部分样本里的含量比较低,但其他部分很高; 三是当时没有检测到阳性,但不代表以后不再产生基因突变。
靶向治疗一定要进行基因检测吗?显然,如果是精准靶向治疗,基因检测十分必要,盲试不可取。
但是,靶向治疗的概念其实非常广,除了精准靶向治疗,还存在抗血管生成靶向治疗[7]。对于那些因为各种原因无缘基因检测或基因检测阴性而被精准靶向治疗拒之门外的患者,抗血管生成靶向治疗依然大门敞开。
精准靶向治疗需要有对应的敏感基因突变,常见的敏感基因突变有EGFR、ALK、ROS1等。抗血管生成靶向药不同,它们在供给肿瘤生长的血管上起作用,而不是主要直接阻止肿瘤细胞的生长。因此,不需要患者携带特定的敏感突变基因。
在肿瘤在发生、发展的过程中会形成大量的新生血管,这些新生血管为肿瘤的生长提供所需要的养分,同时也会协助肿瘤细胞向远处扩散,在体内不同部位形成新的转移灶。由此可见,新生血管为肿瘤细胞生长、转移提供了一条畅通无阻的道路。
如何堵上这条畅通的道路?科学家们发现VEGF蛋白家族中的各个成员是关键,它们可以通过结合不同的受体介导血管生成。这个发现让科学家们研究出抑制VEGF和VEGFR的药物,也叫抗血管生成靶向药。
抗血管生成靶向药通过抑制VEGF或VEGFR蛋白干扰肿瘤血管生成,没有了VEGF或VEGFR的协助,现有的肿瘤血管开始逐渐退化,新的肿瘤血管也无法生成,肿瘤细胞因此得不到养分的支持,被“活活饿死了”。因此,我们常常把抗血管生成靶向药治疗的肿瘤过程比喻为“饿死癌细胞”。
抗血管生成靶向药虽然种类繁多,但国内已获批的用于治疗晚期肺癌的针对VEGF等靶点的只有贝伐珠单抗和安罗替尼[8]。
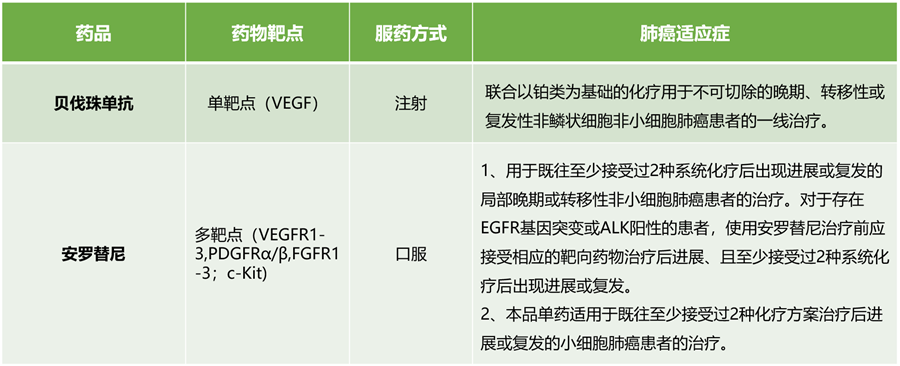
安罗替尼是一种国产新型多靶点酪氨酸激酶抑制剂(TKI),作用于血管内皮细胞生长因子受体(VEGFR)、血小板衍生生长因子受体(PDGFR)、成纤维生长因子受体(FGFR)、干细胞生长因子(c-Kit)等位点,不但可以抑制肿瘤细胞的增殖,也可以抑制肿瘤血管生成。
2018年发表于JAMA Oncology的名为ALTER0303的随机、双盲、多中心临床试验数据显示,与安慰剂相比,安罗替尼可将接受过两次化疗之后的晚期非小细胞肺癌的中位总生存期延长3.3个月,中位无进展生存期延长4.0个月[9]。
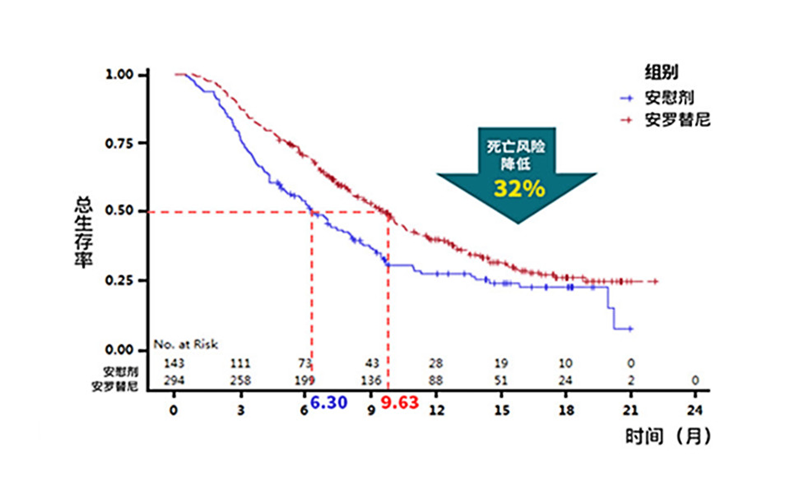
基于此,安罗替尼获得国家药品监督管理局(NMPA)批准用于治疗晚期非小细胞肺癌。
2019年8月30日,安罗替尼也获NMPA批准治疗小细胞肺癌,开创了国内小细胞肺癌靶向治疗的先河。在小细胞肺癌患者中进行的ALTER1202研究也表明,相比安慰剂,安罗替尼将患者中位无进展生存期(PFS)延长了3.4个月(4.1月 vs 0.7月),中位总生存期延长了2.4个月(7.3个月 vs 4.9个月)[10]。
肺癌治疗手段日新月异,未来的治疗手段会越来越多,也会更加有效。盲试不可取,驱动基因阴性也不可怕。希望看到这篇文章的癌友们不要因为没有基因突变而沮丧,我们还有抗血管生成靶向药可以试一试。
驱动基因阳性的患者,还可以选择精准靶向药物和抗血管生成靶向药联用,疗效更佳。2019年世界肺癌大会(WCLC)公布了安罗替尼联合厄洛替尼一线治疗EGFR突变阳性的晚期非小细胞肺癌的初步疗效,92.6%的患者肿瘤缩小,100%的患者肿瘤得到控制,并且联合给药的毒副反应可耐受[11]。这样类似的结果在2020年美国临床肿瘤学会(ASCO)年会上也得到了印证,大会上报道了一项安罗替尼联合埃克替尼一线治疗携带EGFR敏感突变晚期非小细胞肺癌患者的研究数据,结果显示,患者客观缓解率和疾病控制率分别为70%和96.7%,显示出令人鼓舞的疗效,且安全性可管理[12]。
抗血管生成药物联合EGFR-TKI等小分子靶向药物是未来晚期非小细胞肺癌实施精准医疗的重要探索方向,其独特的作用机制给未来更多联合治疗方案提供了可能。相信通过临床研究的不断探索和临床实践的不断尝试,抗血管生成药物的疗效将得到更大程度的发挥,为晚期非小细胞肺癌患者带来更大的生存获益[13]。
参考来源:
相关资讯