甲状腺发现小结节:良性 or 恶性?切 or 留?
甲状腺发现小结节:良性 or 恶性?切 or 留?
你是否遇到过这样的情况:体检后开始忧心忡忡——甲状腺结节,建议进一步检查。
在咨询身边朋友的时候,似乎甲状腺结节的发病率在不断攀升,还有人说甲状腺结节会发展成甲状腺癌,这一切都是真的嘛?
要解开上面的这些疑惑,先要了解甲状腺结节究竟是什么?
甲状腺结节是什么?
甲状腺位于颈部甲状软骨下方,气管的两旁,呈「H」状,分左右两叶。甲状腺的滤泡细胞负责制造甲状腺素,进而调节生长、代谢的速率。同时,甲状腺的滤泡旁细胞还会产生降钙素。
所谓甲状腺结节,就是甲状腺内的细胞异常增长引起的病变。在原来,依赖医师手检来检查颈部有无异常,甲状腺结节的检出率在 3%-7%;随着科技的进步,现在针对甲状腺的检查多利用超声技术,超声检查中甲状腺结节的检出率可达 20%-70%。
所以,甲状腺结节的发病率增高,和检测手段的灵敏性密切相关。甲状腺结节中确实有一小部分是甲状腺癌,但是比例仅有 7-15%。
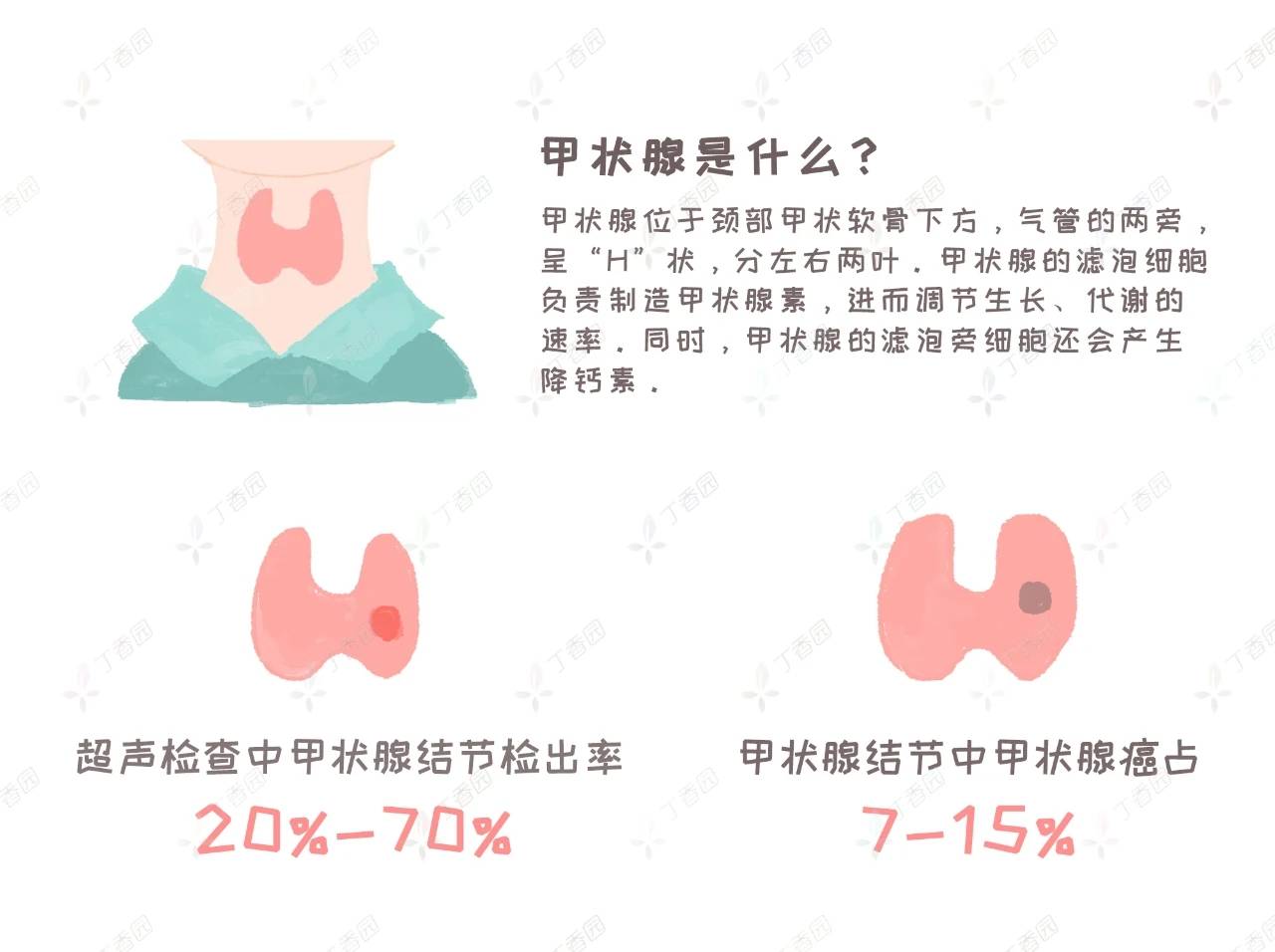
甲状腺癌中,约 80%-90% 是「温柔」的甲状腺乳头状癌(PTC),大部分经过治疗后生活与常人无明显差别。同样来源于甲状腺滤泡细胞的还有甲状腺滤泡癌(FTC),占比为 5%-10%;FTC 和 PTC 合称为分化型甲状腺癌(DTC)。
与 DTC 相对应的是甲状腺未分化癌(ATC),发病率约占全部甲状腺癌的 2-3%,发病迅速,且高度恶性。除此之外,还有来源于甲状腺滤泡旁细胞的甲状腺髓样癌(MTC),临床上亦很少见。MTC 多数为散发性发病,少数为家族性,恶性程度中等。
说了这么多,那么发现了甲状腺结节,到底要不要手术切掉?想搞清楚这个问题,就需要先清楚甲状腺结节的临床评估过程。
良性 or 恶性?切 or 留?
体检查出甲状腺结节,医生会仔细询问病史,例如有没有甲状腺癌的家族史、小时候暴露于辐射射线的经历等等。此外还需结合一系列相关检查,如血清促甲状腺激素(TSH)水平检测、甲状腺超声检查等,帮助辨别结节的良恶性。

首先,进行的是实验室检验。
初次评估为甲状腺结节的患者,首先应进行血清 TSH 水平检测,若低于正常值且结节大于 1 cm,应进行甲状腺核素扫描。

其次,是大家最熟悉的超声检查。
通过超声观察,可以明确甲状腺结节是否真实存在,结节的大小、位置,是否存在提示恶性的超声征象,是否累及或伴有颈部淋巴结病变等。
超声因其无创的特点,用于已知或怀疑的甲状腺结节患者的评估,针对超声报告中反馈的结节的大小、位置等信息,指导是否进行细针穿刺细胞学检查。

接下来,是细针穿刺细胞学检查。
超声对甲状腺结节进行评估后,根据结节的质地、回声、边界情况、钙化情况、纵横比例和与周围软组织的关系等特征进行评估,确定超声提示的结节恶性风险。在此基础上,再辅以结节最大径的大小,决定是不是要进行细针穿刺细胞学检查。
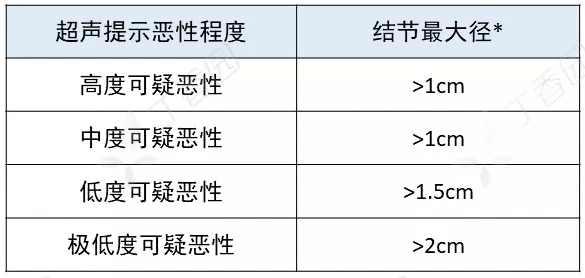
* 最大径的切点值一般还要结合其他临床特点,如有没有可疑淋巴结、家族史或童年期颈部辐射暴露史等

细针穿刺后,病理学医生会进行评估。最常使用的细针穿刺细胞学评估方法是 Bethesda 分级系统。根据甲状腺 Bethesda 分级系统,甲状腺结节的细胞学可分为六个等级,对应不同的恶性风险程度,具体如下表:
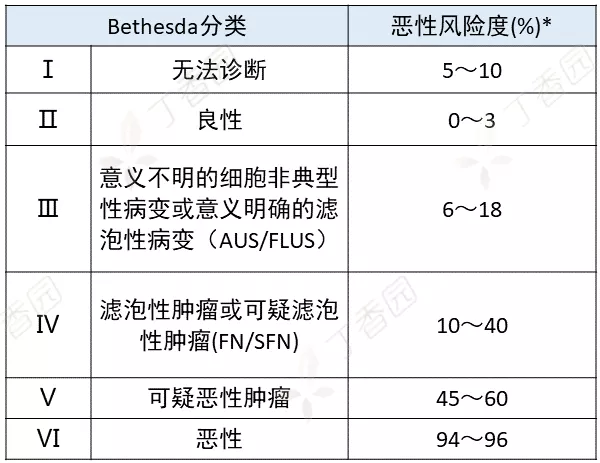
* 此恶性风险度未将 NIFTP(带乳头状细胞核特征的非侵袭性滤泡型甲状腺肿瘤)计算为癌症。
上面的这些方法,可以从众多的甲状腺结节中,尽量揪出让人担忧的甲状腺癌,避免不必要的手术和伤害。
但是,还是有让我们困惑的时候,比方说:做了细胞学检查,也没能确定到底是不是癌,怎么办?

近些年随着对甲状腺结节认识和研究的加深,基因检测快速发展。根据国内外一系列研究取得的结果,在关键时刻,甲状腺结节的基因检测可能会成为医生的帮手。
甲状腺细针穿刺细胞学检查(FNAC)是术前评估甲状腺结节良恶性的重要手段,有助于减少不必要的甲状腺结节手术,并帮助确定恰当的手术方案。但是, FNAC 有时候也会报出「不能确诊良恶性」的结果。
这种时刻,分子检测可以帮助医生看到结节「本质」上的一些改变,从而帮助医生区分结节的良恶性。对于经 FNAC 无法确认良恶性的结节,可进行基因检测。
基因检测可以检查甲状腺结节是否包含高风险的基因突变,来确定后续治疗是以观察为主,还是进行手术干涉;
同时,还有可能协助分析什么样的手术术式更合适,在确保患者获益的同时,尽量减少过度医疗造成的不必要的伤害。
常见的分子标记物包括 BRAF 突变、RAS 突变、RET 突变或重排、PAX8/PPARγ 重排等。

当 FNAC 结果不能确诊,进行分子诊断之后,如是分化型,下图为分化型甲状腺癌主要分子标志物以及推荐临床应对策-略 :
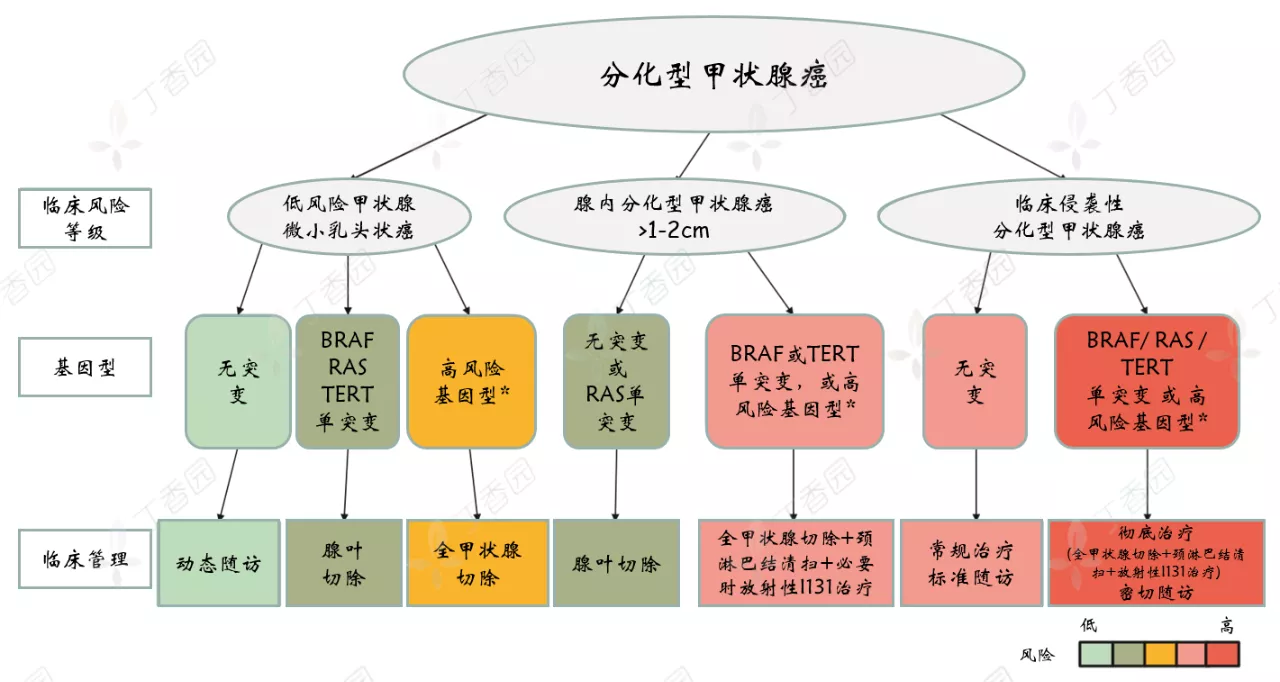
上图中展示出,甲状腺癌在不同的临床特征、处于不同的临床风险等级分层,在特定个体化基因型的指导下,可以得到精准的治疗。图中的高风险基因型包括 BRAFV600E/RAS 和 TERT 启动子突变、TP53、EIF1A、β-catenin 突变等。
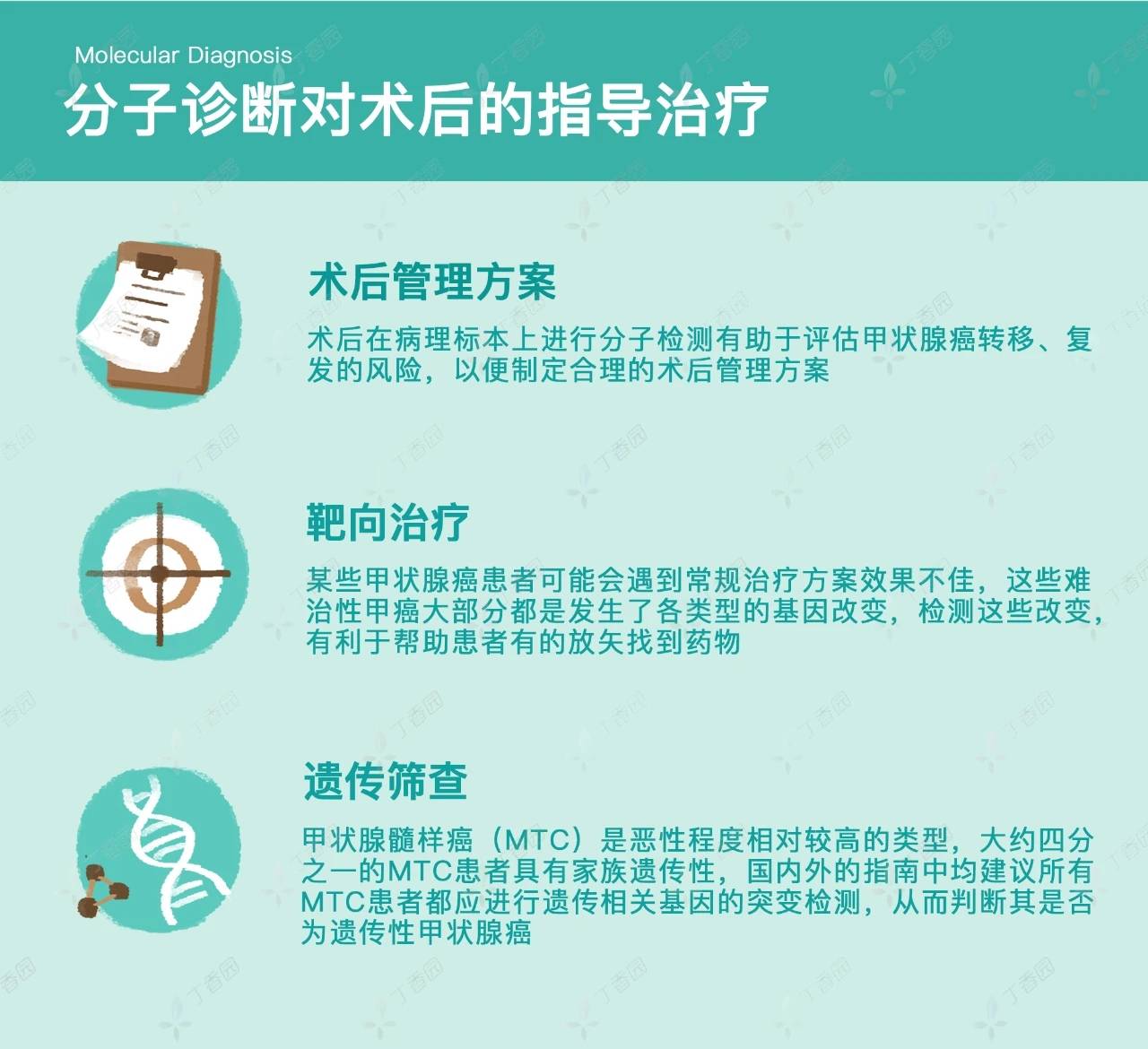
分子检测如何指导术后治疗
应用于术后管理方案
虽说甲状腺结节多为良性,而且即便是癌也往往恶性程度不高,不必过度恐慌,但是,有一些恶性程度较高的甲状腺癌,还是需要特别的注意,力争尽早发现、尽早治疗。
对于手术切除组织、病理学明确的患者,术后在病理标本上进行分子检测有助于评估甲状腺癌转移、复发的风险,以便制定合理的术后管理方案。
例如,当 BRAF V600E 或 RAS 突变与 TERT C228T 共同出现时,意味着这个 DTC 很可能有转移和复发的高风险,那么,术后的治疗和随访就要积极一些,比如要进行术后放射性碘治疗,要用甲状腺激素把 TSH 压低一些,术后化验和超声复查也要频繁一些。
靶向治疗
一些甲状腺癌患者可能会面临常规治疗方案疗效不佳的窘境。这些所谓「难治性甲状腺癌」中,大部分都会发生各种类型的基因改变,比如 BRAF 突变、RAS 突变、TERT 启动子突变、RET 基因融合、NTRK 基因融合等,而很多基因突变和融合都对应着针对性的靶向药物。
这时检测哪些基因发生了改变,有利于有的放矢的找对药物。
遗传筛查
甲状腺癌中,甲状腺髓样癌(MTC)是恶性程度相对较高的类型。大约四分之一的 MTC 患者具有家族遗传性,所以国内外的相关指南中均建议所有 MTC 患者都应进行遗传相关基因的突变检测,从而判断其是否为遗传性甲状腺癌。采样手段并不复杂,抽血即可用于检测。
单基因检测和多基因检测的区别?
目前,很多研究提示单一基因检测在临床应用中存在短板,多基因的联合检测逐渐成为趋势。相较于单基因检测,多基因检测有如下优势:
不需要额外采集标本,用于单一基因检测的 FNAC 样本或血液样本,也可用于多达几十个基因的检测,所以并不会因为需要采集过多的样本而增加患者的痛苦;
同时,与单基因检测相比,多基因检测具有更高的特异性和敏感度,可指导靶向药物治疗。
另一方面,多基因检测可以更加精准的评估甲状腺结节的良恶程度,对治疗预后也有一定的指导意义,减少了过度诊治的风-险。

收藏
回复(2)参与评论
评论列表
























