免疫治疗一定要等到无药可医时才用吗?
在短短数年的时间中,免疫治疗就从只能通过海外途径获取转变为多种药物在国内的相继上市并陆续加入慈善赠药计划。可以说,免疫治疗的出现,极大地丰富了人们的治疗选择,也燃起了无数患者长期生存的希望。

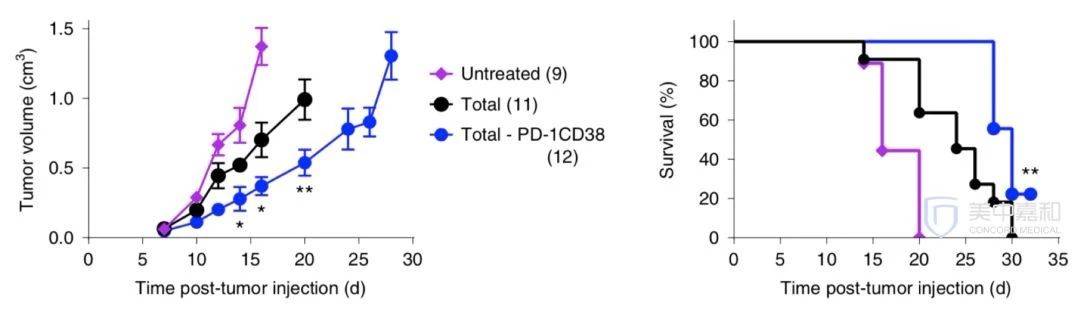
免疫治疗的前世今生 免疫治疗包括激活免疫疗法和抑制免疫疗法,分别通过诱导、增强或抑制免疫应答来治疗疾病。 通俗上来说,基于人体免疫系统,例如免疫分子(如抗体、细胞因子治疗等)、免疫细胞(如体外提取和/或扩增的淋巴细胞、巨噬细胞、树突状细胞、天然杀伤细胞、血小板等)而开发的治疗方案都属于免疫治疗的范围内。 然而,因为目前大多数关于免疫治疗的临床试验,研究对象也都是既往接受过多种治疗方式的晚期癌症患者。所以在很多人的印象中,免疫治疗往往是无药可医时才可以选择的“法宝”。 免疫治疗并不是晚期患者的专属“福利” 我们都知道,癌症的出现是由于人体自身的基因出现了突变,再加上免疫系统直接或间接地“不作为”造成的。所谓的不作为,就是指免疫系统没有很好地发挥本身的功能,对于外来或异变的物质和细胞没有进行及时清理,放任了外来或异变的物质和细胞的持续繁殖,以致于形成了在影像学检查中可以看到的巨大肿块。 也就是说,是免疫系统的“失职”,最终导致了癌症的发生发展。 而免疫治疗,正是通过调动和激活原本已经失去警惕性或作战能力的免疫系统,来实现抗肿瘤的目的。 来源:摄图网 事实上,在手术前使用免疫治疗作为新辅助治疗,就相当于使用原发性肿瘤作为“疫苗”,从而引发全身抗肿瘤反应,激活体内肿瘤特异性T细胞,寻找远处微转移病灶。 这就在一定程度上消除了手术后癌症容易复发的隐患,利用激活的免疫系统来根除无法在手术条件下切除的微转移病灶。 从这个角度来看,免疫治疗并不是晚期癌症患者的“专利”,早期癌症患者更可以从免疫治疗中获益、实现临床缓解。 免疫治疗是否“有效“要看关键因素 而一项发表在《Nature Immunology》上的最新研究,也从另一个角度证明了免疫T细胞的状态是抗PD-1免疫治疗是否有效的关键决定因素。 研究人员发现,当使用简单的疫苗激活T细胞或移除功能失调的T细胞时,抗PD-1免疫治疗的效果会更好。 来源:美中嘉和 研究人员在小鼠癌症模型中进行了过继细胞疗法(ACT)实验,在患有肿瘤的小鼠体内分别转移了移除和未移除功能失调的T细胞的免疫细胞培养物。 可以看出,与未移除功能失调的T细胞相比(黑色),如果移除了功能失调的T细胞(紫色),那么小鼠的肿瘤体积变化相对较小,存活率相对较高。 而当免疫细胞未被适当的激活时,那么抗PD-1免疫治疗会使这些T细胞进入到功能失调、不可重编程的状态,从而诱导对进一步免疫治疗的耐药。 当然,目前这些发现只是基于动物模型和患者肿瘤样本,相关的临床试验正在开发,以探索基于患者的特异性癌症疫苗,是否真的可以激活T细胞活性和增强PD-1抑制剂功效。 关于免疫治疗的相关研究还在不断进行。虽然免疫治疗是人们在抗击癌症历史上的伟大里程碑,但目前大部分的癌症患者都无法从免疫治疗中获益。 如何让更多的癌症患者受益于免疫治疗,真正实现将“癌症变成慢性病”,是人们共同的愿景。 至少从目前的研究来看,免疫治疗是真的不必到无药可医的阶段才使用。 当然,具体的用药计划,还要根据患者的具体病情而异,听从主治医生的建议。 封面图片来源:摄图网 来源:美中嘉和、医脉通肿瘤科 责任编辑:淋巴瘤康复君
收藏
回复(0)参与评论
评论列表
























