这些“字眼”预示肺癌复发?PET-CT报告里最吓人的三个词,今天一次拆清楚!
一项针对1458例非小细胞肺癌术后患者的研究发现,约2.5%的患者在手术超过10年后出现复发。
这个数字不算高,但足以提醒每一位术后多年的患者:复查报告上的每一个词,都值得认真对待。尤其是PET/CT报告中反复出现的那几个专业术语,代谢增高、新发病灶、考虑转移可能,它们到底在说什么?是警报,还是虚惊?今天这篇文章,帮你一个词一个词地拆清楚。
01
代谢增高,不等于复发确定
很多患者拿到PET/CT报告,第一眼看到“代谢增高”或“FDG摄取增高”,心就悬起来了。
这种反应完全可以理解。但我们需要先搞清楚一件事:PET/CT的工作原理,是通过检测身体里葡萄糖代谢活跃的区域来发现异常。肿瘤细胞确实“吃糖”多,代谢旺盛,所以会在PET/CT上亮起来。可问题是,炎症、感染、甚至刚做过的手术创面修复,同样会让局部代谢升高。
图片来源:AI生成
所以,代谢增高本身只是一个信号,不是一个结论。
关键在于增高的程度和模式。临床上用一个叫SUVmax的数值来量化代谢活跃程度。一项发表在《European Journal of Nuclear Medicine and Molecular Imaging》上的研究,对173例I-III期非小细胞肺癌术后患者的PET/CT代谢参数进行了系统分析,发现SUVmax越高、代谢异质性越大的病灶,远处转移和多发性复发的风险越高[2]。
换句话说,不是所有的代谢增高都一样危险,数值的高低和分布的均匀程度,直接影响临床判断。
-
SUVmax的具体数值:研究表明,SUVmax在2-3之间,炎症和肿瘤都有可能;超过5,恶性的概率明显升高,但仍需结合其他检查。
-
是否有对比数据:如果你之前做过PET/CT,医生会对比前后两次的SUV变化。持续升高比单次偏高更值得警惕。
-
增高的位置:原手术区域附近的代谢增高,可能是术后瘢痕组织的炎性反应;而远离原发灶的新位置出现代谢增高,需要格外重视。
中国临床肿瘤学会(CSCO)小细胞肺癌诊疗指南(2025版)中也明确指出,PET/CT可辅助鉴别常规CT无法判断的肿瘤术后瘢痕与肿瘤复发,但如果PET/CT摄取增高,仍需活检证实[3]。
一句话:代谢增高是提醒你需要进一步确认,而不是宣判结果。
02
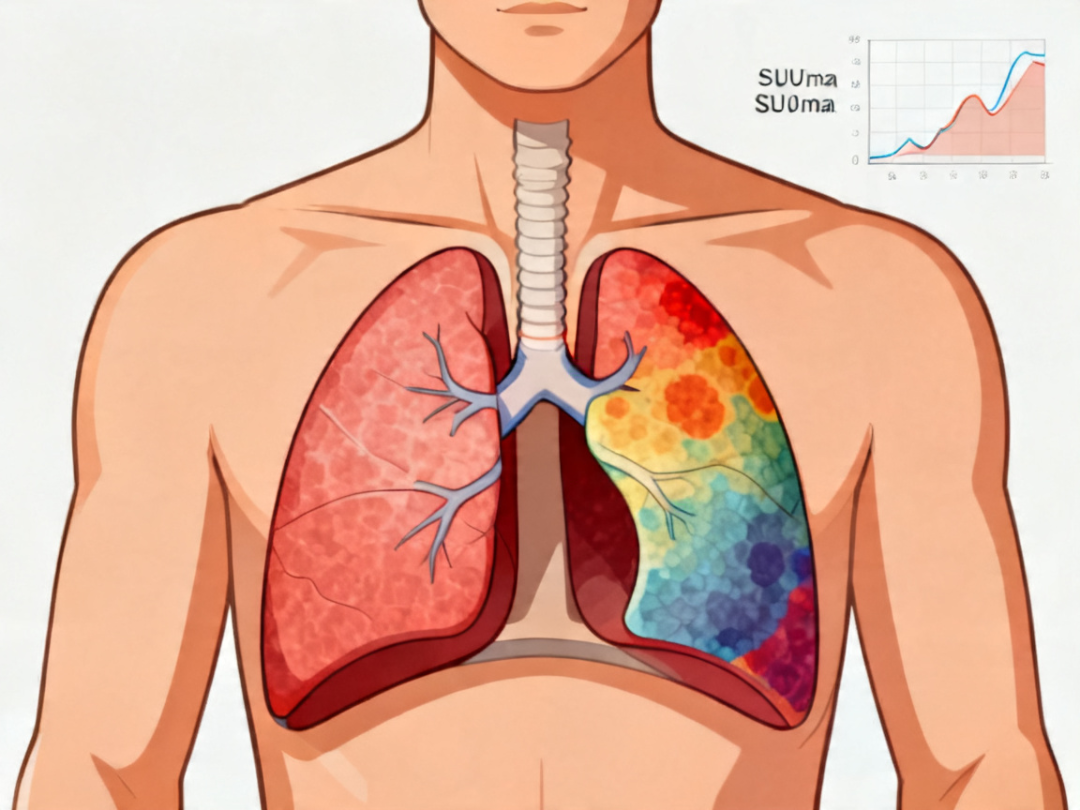
新发病灶,需要先看清它是谁
如果说代谢增高让人紧张,那报告里出现“新发病灶”四个字,几乎能让人瞬间失眠。
但请先深呼吸。
图片来源:AI生成
位置:
肺内孤立性结节、纵隔淋巴结、骨骼、肝脏,不同位置的新发病灶,临床意义完全不同。
肺癌术后最常见的转移部位是对侧肺、脑、骨和肾上腺。如果新发病灶出现在这些位置,警惕程度需要提高。
形态:
边缘光滑、密度均匀的结节,良性的概率更大;边缘毛刺状、密度不均匀的病灶,恶性可能性更高。
代谢活性:
结合前面说的SUVmax,如果新发病灶同时伴有明显的代谢增高,两个信号叠加,需要尽快进一步检查。
生长速度:
如果条件允许,短期内(比如3个月)复查对比,观察病灶有没有增大。恶性病灶通常会在短期内出现可测量的增长。
一项研究分析了超过18000例癌症患者的影像资料,发现PET/CT联合高分辨率CT可以有效识别一些非常隐蔽的转移形式,比如肺血管内转移——这类病灶在普通CT上很容易被忽略,但在PET/CT上会表现为沿血管走行的代谢增强[4]。
这说明什么?新发病灶的性质判断,不能只看一张片子上的一个点,需要多维度信息交叉验证。
前面提到的那项日本研究中,12例超晚复发患者大部分是腺癌,且具备一定的侵袭性病理特征[1](因该领域长期随访研究较少,暂引用此经典文献)。
这意味着,即便手术非常成功,体内可能仍存在处于休眠状态的微小肿瘤细胞。它们可以安静地潜伏很多年,然后在某个时间点被重新激活。
所以对于术后5年、10年甚至更久的患者,复查中出现的新发病灶不能因为时间久了就放松警惕,同样需要认真对待。
03
考虑转移可能,是警示而非判决
这可能是PET/CT报告中最让人害怕的一句话了。
但如果你了解放射科医生写报告的逻辑,你会发现这句话的真正含义和你想的不太一样。

图片来源:AI生成
放射科医生在写报告时,面对的是影像信息,而不是病理结果。他们能看到一个病灶的位置、大小、形态、代谢活性,但无法仅凭影像100%确定它是良性还是恶性。所以当影像特征高度可疑时,他们会用“考虑转移可能”“不排除转移”“建议进一步检查”这样的措辞。
这不是最终诊断,而是一个专业的提醒:这个地方看起来不太对,需要你的主治医生结合临床情况做进一步判断。
无论是乐观地忽略,还是悲观地认定,都不合适。这句话的意义在于触发下一步行动,而不是终结你的判断。
医生会结合你的病史、病理类型、之前的检查结果、目前的症状,综合判断这个“可能”到底有多大概率是真的。
可能包括:增强CT或高分辨率CT进一步观察病灶形态;穿刺活检获取病理证据;血液肿瘤标志物检测;必要时进行基因检测(如EGFR、ALK等),尤其对于腺癌患者,分子分型对后续治疗方案选择至关重要。
中国临床肿瘤学会(CSCO)小细胞肺癌诊疗指南(2025版)中特别提到,PET/CT对于淋巴结转移和胸腔外转移(脑转移除外)有更好的诊断效能,但最终确认仍需要活检证实[3]。这个原则对非小细胞肺癌同样适用。
报告上的“考虑转移可能”给你的不是一个结局,而是一张需要继续走下去的路线图。
【结语】
回到开头那个数据:术后超过10年,仍有约2.5%的患者会出现复发。这个数字告诉我们两件事:第一,绝大多数人不会复发,不必终日惶恐;第二,小概率事件确实存在,持续关注是必要的。
PET/CT报告里的那些专业术语,本质上是医学在用一种严谨的方式和你对话。
代谢增高是在说“这里需要注意”
新发病灶是在说“这里有了变化”
考虑转移可能是在说“这里需要进一步确认”
它们都不是终审判决,而是邀请你和医生一起,把事情搞清楚。
拿到报告后,你可以做三件事:
第一,标记出报告中出现的关键词;
第二,对照今天文章中的解读,初步了解它们的含义;
第三,带着具体的问题去找你的主治医生,比如“这个SUVmax数值意味着什么”“这个新发病灶需要活检吗”“下一步我该做什么检查”。
科学应对,永远比盲目恐慌更有力量。你不需要成为影像学专家,但你完全可以成为一个能和医生有效沟通的患者。这本身,就是对自己健康最好的负责。
内容制作
温馨提示:本文中所涉及的信息旨在传递医药前沿信息和研究进展,不涉及诊疗方案推荐,临床上请遵从医生或其他医疗卫生专业人士的意见与指导。
封面图片:摄图网+稿定设计
责任编辑:觅健西西
收藏
回复(1)参与评论
评论列表
























